12/07/2025
Hội chứng Patau (Trisomy 13) là một trong những rối loạn nhiễm sắc thể nghiêm trọng nhất, gây ra những dị tật bẩm sinh phức tạp và ảnh hưởng nghiêm trọng đến sự phát triển của trẻ.
Hội chứng Patau (Trisomy 13) là một bệnh lý di truyền do bất thường nhiễm sắc thể, thay vì có 2 bản sao nhiễm sắc thể số 13 như bình thường thì trẻ mắc hội chứng Patau lại có 3 bản sao nhiễm sắc thể số 13. Sự dư thừa nhiễm sắc thể này xảy ra trong quá trình phân chia tế bào, dẫn đến hàng loạt các dị tật bẩm sinh nghiêm trọng, ảnh hưởng đến sự phát triển toàn diện của cơ thể.
Hội chứng Patau là một rối loạn di truyền tương đối hiếm gặp với tỷ lệ mắc khoảng 1:10.000 đến 1:20.000 ca sinh sống. Tuy nhiên, tỷ lệ tử vong rất cao đa phần các trường hợp mắc hội chứng này thường gây sảy thai sớm hoặc tử vong trong những ngày đầu sau sinh do các bất thường nghiêm trọng đe dọa sự sống như dị tật não, tim mạch.
Theo thống kê, chỉ có khoảng 5 – 10% trẻ sơ sinh mắc Hội chứng Patau có thể sống qua một tuổi. Những trẻ sống sót thường đối mặt với tình trạng chậm phát triển trí tuệ và thể chất nghiêm trọng, đòi hỏi sự chăm sóc y tế đặc biệt suốt đời.
Nguyên nhân chính gây ra Hội chứng Patau là sự xuất hiện thừa một bản sao nhiễm sắc thể số 13. Tùy vào cách thức phân chia bất thường của nhiễm sắc thể, căn bệnh này được thể hiện dưới 3 dạng chính.
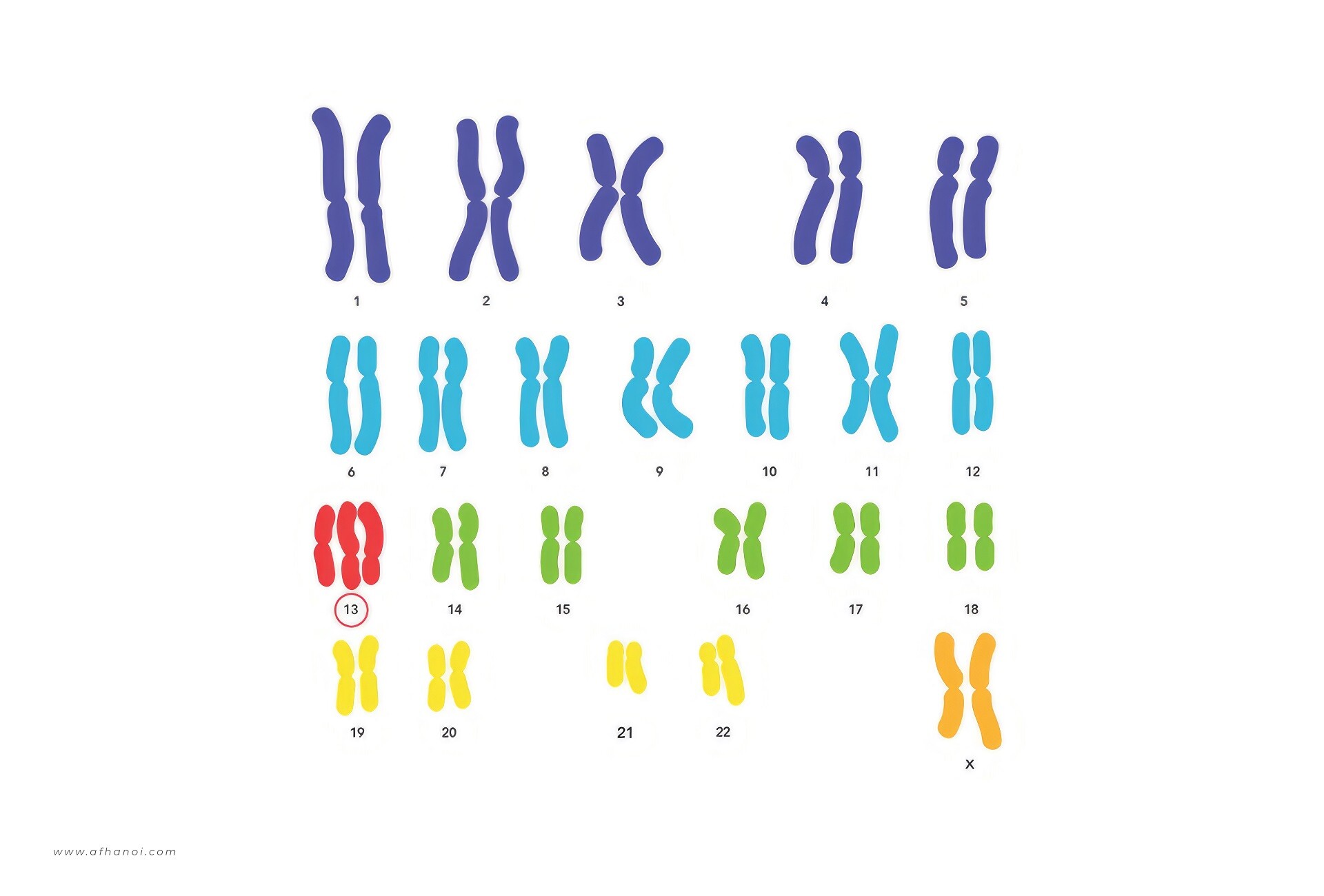
Nguyên nhân hội chứng Patau là thừa bản sao NST 13
Biểu hiện của Hội chứng Patau thường rất đa dạng và nghiêm trọng, gây ảnh hưởng đến hầu hết các hệ cơ quan trong cơ thể, từ các đặc điểm về ngoại hình đến các vấn đề về sức khỏe nội tạng.
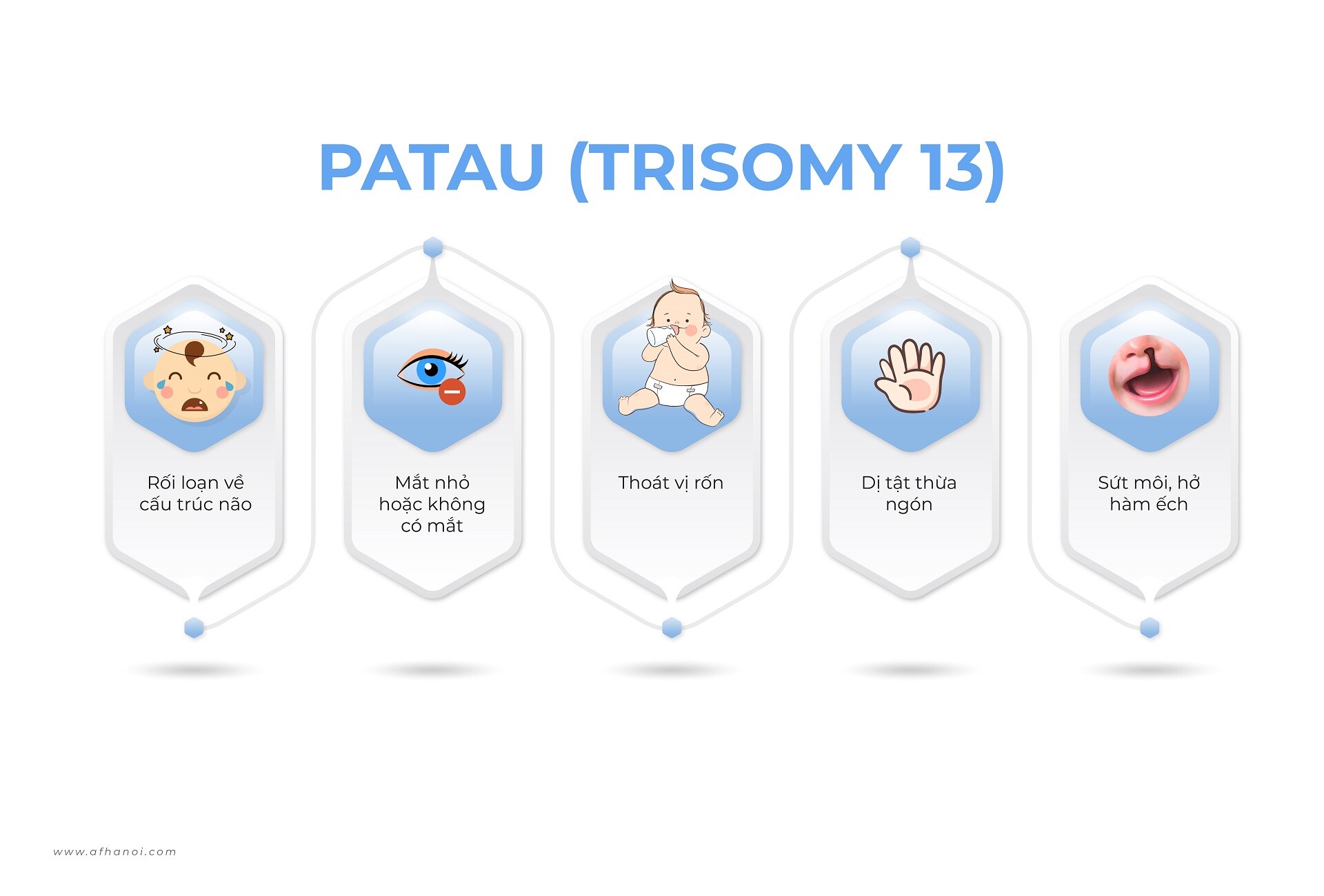
Đặc điểm ngoại hình của trẻ em khi mắc hội chứng Patau
Những hậu quả này gây ra nhiều ảnh hưởng nghiêm trọng đến sức khỏe, sự phát triển và tính mạng của trẻ. Hầu hết những trẻ bị hội chứng này đều mất khi còn trong bụng mẹ hoặc sống không quá 1 tuổi. Trong một số rất ít trường hợp trẻ có thể sống qua 1 tuổi nhưng thường chậm phát triển thể chất và trí tuệ nghiêm trọng, kèm theo đa dị tật bẩm sinh, nguy cơ co giật cao và một số trẻ có thể đối mặt với các bệnh lý mạn tính suốt đời.
Hội chứng Patau không phải là bệnh lây nhiễm qua đường tiếp xúc thông thường (ăn uống, sinh hoạt, hô hấp). Đây là một bệnh lý di truyền do bất thường nhiễm sắc thể.
Hầu hết các trường hợp Hội chứng Patau (dạng Trisomy 13 toàn phần và Trisomy 13 thể khảm) đều không di truyền từ bố mẹ mà là kết quả của sự ngẫu nhiên trong quá trình hình thành trứng và tinh trùng hoặc trong quá trình phân chia tế bào sớm của phôi. Nguyên nhân thường là do hiện tượng “không phân ly” nhiễm sắc thể trong quá trình giảm phân của tế bào sinh dục của bố hoặc mẹ (thường là mẹ, và nguy cơ tăng theo tuổi mẹ) hoặc trong giai đoạn nguyên phân các giai đoạn sớm của phôi (thể khảm).
Tuy nhiên, trong trường hợp Trisomy 13 một phần (dạng hiếm gặp), bệnh có thể có yếu tố di truyền. Nếu một trong hai bố hoặc mẹ mang một thể chuyển đoạn nhiễm sắc thể cân bằng liên quan đến NST 13 (nghĩa là họ có đủ vật liệu di truyền nhưng vị trí sắp xếp bị thay đổi), họ có thể di truyền đoạn nhiễm sắc thể dư thừa cho con. Để xác định chính xác nguy cơ di truyền, cần thực hiện các xét nghiệm di truyền và làm nhiễm sắc thể đồ cho cả bố và mẹ.
Mặc dù Hội chứng Patau là một sự kiện ngẫu nhiên trong phần lớn các trường hợp, một số yếu tố có thể làm tăng nguy cơ:
Chẩn đoán sớm Hội chứng Patau có thể giúp gia đình chuẩn bị tốt hơn về mặt tâm lý và đưa ra các quyết định phù hợp khi cần thiết. Các phương pháp chẩn đoán thường được sử dụng bao gồm:
Sau khi sinh, các dấu hiệu và triệu chứng lâm sàng rõ ràng như dị tật đầu mặt, tim bẩm sinh, thừa ngón sẽ gợi ý chẩn đoán Hội chứng Patau. Tuy nhiên, chẩn đoán xác định cần dựa vào xét nghiệm nhiễm sắc thể.
Khám lâm sàng có hai loại khám trước và sau sinh, khám trước sinh bác sĩ sẽ đánh giá các yếu tố nguy cơ (tuổi mẹ), sự phát triển của thai qua các mốc, các dấu hiệu bất thường khác. Bên cạnh đó, khám sau sinh sẽ được thăm khám trực tiếp trẻ để phát hiện các dị tật bẩm sinh đặc trưng của Hội chứng Patau.
Hội chứng Patau hiện chưa có phương pháp điều trị dứt điểm. Việc điều trị chủ yếu là hỗ trợ và chăm sóc y tế giảm nhẹ để giảm thiểu các triệu chứng và cải thiện chất lượng cuộc sống cho trẻ trong thời gian có thể. Một số trẻ có thể được phẫu thuật để sửa chữa các dị tật bẩm sinh có thể can thiệp được như: sửa chữa dị tật tim bẩm sinh, sứt môi (hở hàm ếch).
Ngoài ra, trị liệu phục hồi chức năng như vật lý trị liệu, trị liệu ngôn ngữ có thể giúp cải thiện khả năng vận động, giao tiếp và phát triển nhận thức tối đa trong giới hạn của bệnh. Thêm vào đó, trẻ cần được theo dõi bởi nhiều chuyên khoa khác nhau như tim mạch, thần kinh, mắt, tai mũi họng, tiêu hóa, nhi khoa…
Hiện tại, không có phương pháp nào có thể phòng ngừa tuyệt đối sự xuất hiện của Hội chứng Patau vì đa số các trường hợp là do sự ngẫu nhiên của quá trình phân chia tế bào.

Xét nghiệm NIPT giúp phát hiện hội chứng Patau từ tuần thứ 10 thai kỳ
Tuy nhiên, có thể phát hiện sớm hội chứng Patau nhờ sàng lọc di truyền và chẩn đoán sớm trước sinh, các cặp vợ chồng có thể được cung cấp thông tin chính xác về tình trạng của thai nhi và đưa ra các quyết định phù hợp.
Tiên lượng sống của trẻ mắc Hội chứng Patau là rất thấp. Thông thường, thai nhi sẽ mất trong bụng mẹ từ tam cá nguyệt đầu tiên của thai kỳ (3 tháng đầu). Nếu may mắn được sinh ra, khoảng 80-90% trẻ sơ sinh sẽ tử vong trong vài tuần đầu đời cho đến trước 1 tuổi. Chỉ có khoảng 10% trẻ có thể sống được hơn 1 tuổi, nhưng cần có sự chăm sóc y tế đặc biệt và thường gặp phải các vấn đề sức khỏe nghiêm trọng, chậm phát triển thể chất và trí tuệ nghiêm trọng.
Không. Hội chứng Patau liên quan đến NST số 13 và Hội chứng Down liên quan đến NST 21 đều là các dạng rối loạn di truyền do thừa một bản sao nhiễm sắc thể nhưng khác nhau về nhiễm sắc thể liên quan. Bên cạnh đó, các triệu chứng và mức độ nghiêm trọng của từng bệnh lý cũng khác nhau rõ rệt.
Không, hai hội chứng này hoàn toàn khác nhau. Hội chứng Patau là rối loạn di truyền khi cơ thể thừa một bản sao nhiễm sắc thể số 13. Hội chứng Edwards là một dạng bất thường nhiễm sắc thể, xảy ra khi cơ thể có 3 bản sao nhiễm sắc thể số 18. Cả hai hội chứng này đều có những biểu hiện triệu chứng khác nhau, gây ra những ảnh hưởng cũng khác nhau đối với người mắc bệnh, mặc dù đều là những bệnh lý nghiêm trọng và có tiên lượng xấu.
Bệnh có di truyền hay không còn tùy thuộc vào dạng Trisomy 13 được biểu hiện:
Hầu hết các trường hợp Trisomy 13 (Trisomy 13 toàn phần và Trisomy 13 thể khảm) đều không di truyền. Chúng là kết quả ngẫu nhiên của sự không phân li nhiễm sắc thể trong quá trình hình thành trứng và tinh trùng ở bố mẹ khỏe mạnh hoặc trong quá trình phân bào sớm của phôi.
Trisomy 13 một phần có thể do di truyền. Điều này xảy ra khi một trong hai bố mẹ mang một thể chuyển đoạn nhiễm sắc thể cân bằng liên quan đến NST 13 mà không biểu hiện bệnh. Họ có thể di truyền dạng nhiễm sắc thể này cho con của họ. Để xác định chính xác nguy cơ di truyền, cần thực hiện các xét nghiệm di truyền, làm nhiễm sắc thể đồ cho cả bố và mẹ.
